胰腺癌的诊断和预防科普小知识
2021-07-23 10:53肝胆外二科
胰腺癌恶性程度最高的消化系统肿瘤之一;不容易早期发现,仅有不足20%的初诊患者有手术机会,且病情进展很快,预后很差,五年生存率不足9%,预测到2030年,胰腺癌死亡率将仅次于肺癌,被誉为“癌中之王”。

一、胰腺癌流行病学特征
2019年全国肿瘤登记中心的数据显示:2015年全国胰腺癌发病例数和死亡例数分别为9.5万和8.5万,位居恶性肿瘤发病和死亡的第10位和第6位,胰腺癌发病率与死亡率之比为1:0.89,发达城市发病率明显高于郊区农村,并且随着中国居民生活方式和饮食习惯的改变以及人口老龄化的加速,这一比例急剧增长。因此,胰腺癌已成为威胁人类生命健康的重大公共卫生问题,受到越来越多的关注。
二、胰腺癌的高危因素有哪些?
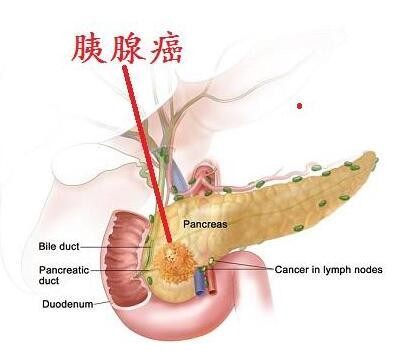
胰腺是人体重要消化器官,具有外分泌和内分泌功能,可以分泌胰液,消化糖、蛋白质和脂肪,也可以分泌胰岛素、胰高血糖素。
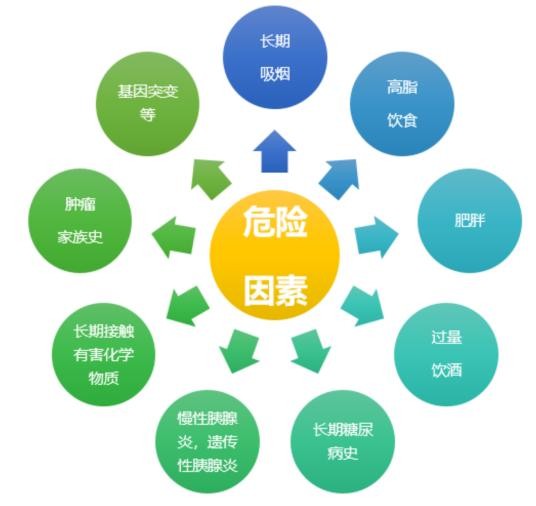
胰腺癌多见于40岁以上人群,男女比例约为1.3:1。CDKN2A、BRCA1/2、PALB2等基因突变被证实与家族性胰腺癌发病密切相关,对于这类患者,建议定期随访,做到早期发现、早期治疗。同时,长期吸烟、高脂饮食、肥胖、过量饮酒、长期糖尿病史以及慢性胰腺炎、遗传性胰腺炎等都是胰腺癌的危险因素。
三、胰腺癌的症状
胰腺是人体最大腺体,为腹膜后器官,位置较深,胰腺癌的早期症状不典型,通常包括腹部不适、食欲不振、腹痛、消瘦等几方面,很多患者因为缺乏相关知识,发现后没有及时到医院就诊,因而错过了治疗的最佳时机。其主要症状有:
腹痛:约40%~70%胰腺癌患者以腹痛为最先现出现的症状;胰腺癌的肿瘤发生在胰体、胰尾部,胰腺癌患者很早的时候就会出现腹部钝痛或隐痛,胰腺癌患者一是说不准哪个部位痛;二是平卧时疼痛加重,弯腰、坐、立或走动时疼痛减轻;三是腹痛与饮食无关。
腹部不适:约60%胰腺癌患者早期有上腹部不适,极易与胃肠和肝胆疾病的症状相混淆;
食欲不振、消瘦:具体以食欲不振为首发症状的约10%,部分以消瘦为首发症状。一方面和癌肿消耗有关,另一方面是进食少了,胰液分泌不足影响了食物的消化吸收。因此,这也是一大胰腺癌的早期症状表现。
无痛性黄疸:约占30%左右;胰腺癌的肿瘤发生在胰头部,很早就出现黄疸。黄疸进行性加深,粪便呈陶土色,皮肤瘙痒,血清胆红素明显升高,转氨酶却只是轻度升高,应高度怀疑是胰腺癌引起的阻塞性黄疸。
发热:绝大多数患者病期中均有不同程度的发热,间歇性低热常不引起注意。胆道感染时可出现寒战高热。

四、如何诊断胰腺癌?
在胰腺癌的临床诊断中,主要结合患者症状体征、实验室检查和影像学检查做初步判断。
实验室检测主要检测:
1.肝功能:关注肝酶和胆红素指标,如有异常升高,需注意排除胰腺占位,尤其是胰头部肿瘤。
2.肿瘤标记物:
CA19-9:一种粘蛋白型的糖类蛋白肿瘤标志物,是迄今报道的对胰腺癌敏感性最高的标志物。大部分胰腺癌患者血清CA19-9水平明显增高;CA125、CEA :在肿瘤领域被广泛应用,是广谱抗肿瘤标志物。若CA19-9不升高,可结合CEA和CA125进行鉴别。
3.血糖:新发糖尿病、既往长期罹患糖尿病、短期出现血糖波动且难以控制者,应警惕胰腺癌发生。
4.其他生物学靶点:有潜在应用前景的早期诊断技术、血清代谢物、蛋白标记物等,目前多处于临床试验阶段。
影像学检测项目:
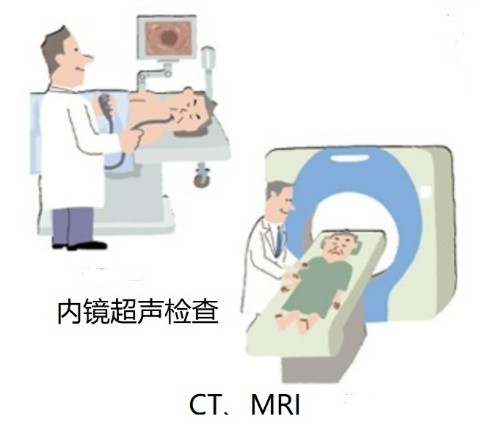
腹部薄层增强CT,是诊断胰腺癌最常用的检查!CT扫描可以显示胰腺肿块的正确位置、大小及其与周围血管的关系。
超声:胰腺癌的直接影像可见到低回声的肿瘤,间接的所见往往成为发现小胰癌的线索,如扩张的胰管、胆管等。除主胰管外,还要仔细观察胰管的分支。有些小胰癌可首先引起胰管分支的局限性扩张,如钩突部胰管扩张。但难以检出小肿瘤,对深藏于腹后壁的胰腺病变难以显示清楚;
MRI:MRI可显示胰腺轮廓异常,根据T1加权像的信号高低,可以判断早期局部侵犯和转移,对判断胰腺癌,尤其是局限在胰腺内的小胰癌以及有无胰周扩散和血管侵犯方面MRI优于CT扫描,是胰腺癌手术前预测的较好方法。
超声内镜:是目前胰腺癌定位、定性诊断的常用手段;内镜超声引导下细针穿刺抽吸胰腺肿块作细胞学检查,对胰腺癌有很高的诊断价值,是一种简单、安全而有效的方法。其主要诊断作用在于晚期不能手术病人,可以明确诊断。细针穿刺细胞学检查也可以在术中应用,并可代替胰腺活检,从而避免因活检引起出血、胰瘘、急性胰腺炎等并发症发生。
PET-CT:可显示肿瘤代谢活性和负荷,发现胰外转移。
五、胰腺癌的治疗方法
对于胰腺癌患者来说,诊断越早,治疗越规范,生存几率越高。建议在大型胰腺中心诊治,必要时咨询多学科协作,积极参加临床试验。
目前手术是至今唯一有可能治愈胰腺癌的方法,在条件允许的情况下应尽量根治性切除。手术方式包括胰十二指肠切除术、胰体尾切除术、胰腺中段切除术、全胰切除术等。肿瘤小于2cm并通过手术根治切除的患者,五年存活率超过40%。
但很多患者在确诊时已经失去了根治性手术的机会。对于合并胆道及消化道梗阻的有远处转移的胰腺癌患者,优先考虑经内引流支架置入解除梗阻。当支架置入失败且患者体能状态尚可时,可考虑行姑息性旁路手术
对局部进展或晚期胰腺癌患者,体能状况良好,可选择全身系统化疗:根据病情不同阶段,分为新辅助化疗、辅助化疗、晚期化疗等。可供选择组合的化疗药物包括吉西他滨、白蛋白结合型紫杉醇、替吉奥、氟尿嘧啶、伊立替康、奥沙利铂以及卡培他滨等。近5年,患者总体生存显著改善,重要的原因之一就是接受化疗的患者比例增多,一定程度上延长了生存期。
放疗:胰腺癌的放射抵抗性较高,同时相毗邻的空腔脏器不能耐受高剂量放射,不能对胰腺癌给予根治性高剂量放疗,所以对大多数胰腺癌而言,放疗是一种局部的姑息治疗,也用于疼痛缓解。
介入治疗:动脉内灌注化疗治疗胰腺癌的效果存在争议,建议参加临床研究。需注意介入治疗的适应证和禁忌证。
最佳支持治疗:提高胰腺癌患者生活质量是最佳支持治疗的重要目的。
其他治疗:靶向治疗、免疫治疗、去间质治疗、纳米刀、电场疗法、溶瘤病毒等。
六、如何科学预防胰腺癌?
生活方式上倡导健康的生活方式,请大家牢记以下五点内容:
1.戒酒、戒烟;
2.提倡低脂肪、低蛋白质、低糖、高纤维素和高维生素饮食;
3.多吃新鲜水果和蔬菜;
4.生活规律,劳逸结合;
5.加强锻炼,提高抵抗力。
体检方面建议大家定期体检,不忽略任何蛛丝马迹,具体建议如下:
1.40岁以上人群定期行腹部CT或MRI、肿瘤标志物等检查;
2.如出现不明原因的黄疸、无法解释的厌食及消瘦,体重下降超过10%,上腹或腰背部疼等需注意;
3.有肿瘤家族史需提高体检频率。



