呼吸与危重症医学科成功开展经超声支气管镜纵隔淋巴结冷冻活检术(EBUS-TBMC)
2026-04-07 08:58呼吸与危重症医学科
近日,山一大一附院(省千佛山医院)呼吸与危重症医学科呼吸介入团队在鲁德玕主任医师的带领下,成功为一名纵隔淋巴结肿大的患者实施了院内首例“经超声支气管镜纵隔淋巴结冷冻活检术(Endobronchial Ultrasound-Guided Transbronchial Mediastinal Cryobiopsy,EBUS-TBMC)。这一新技术的成功开展,填补了科室在纵隔病变大块取样技术领域的空白,为纵隔淋巴结肿大疾病的诊断提供了更精准的“利器”。
病例回顾:新技术让患者获益
患者为一名67岁老年男性,因“咳嗽、咳痰、胸痛1月”入院,2个月前因“急性心肌梗死”于院内行“冠脉药物涂层支架植入术+冠脉球囊扩张成形术”,术后心绞痛、心律失常等病情仍不稳定,持续抗血小板改善冠脉供血治疗。入院后胸部CT提示肺门及纵隔区淋巴结肿大,临床高度怀疑肿瘤转移性(图1)。患者及家属对诊断的精准度要求极高,急需安全、高效的诊断技术,明确病理类型以启动后续治疗。
科室介入团队经过术前充分评估,决定采用EBUS-TBMC技术。麻醉科全麻并植入喉罩,在鲁德玕主任医师的指导下,胡海洋副主任医师和高明霞主管护师连贯流畅地完成选点、开孔、超声小探头评估及冷冻活检,全部操作过程仅用时约10分钟(图2-3)。冷冻活检获取的组织标本饱满、结构完整,病理报告:小细胞肺癌(图4-5)。
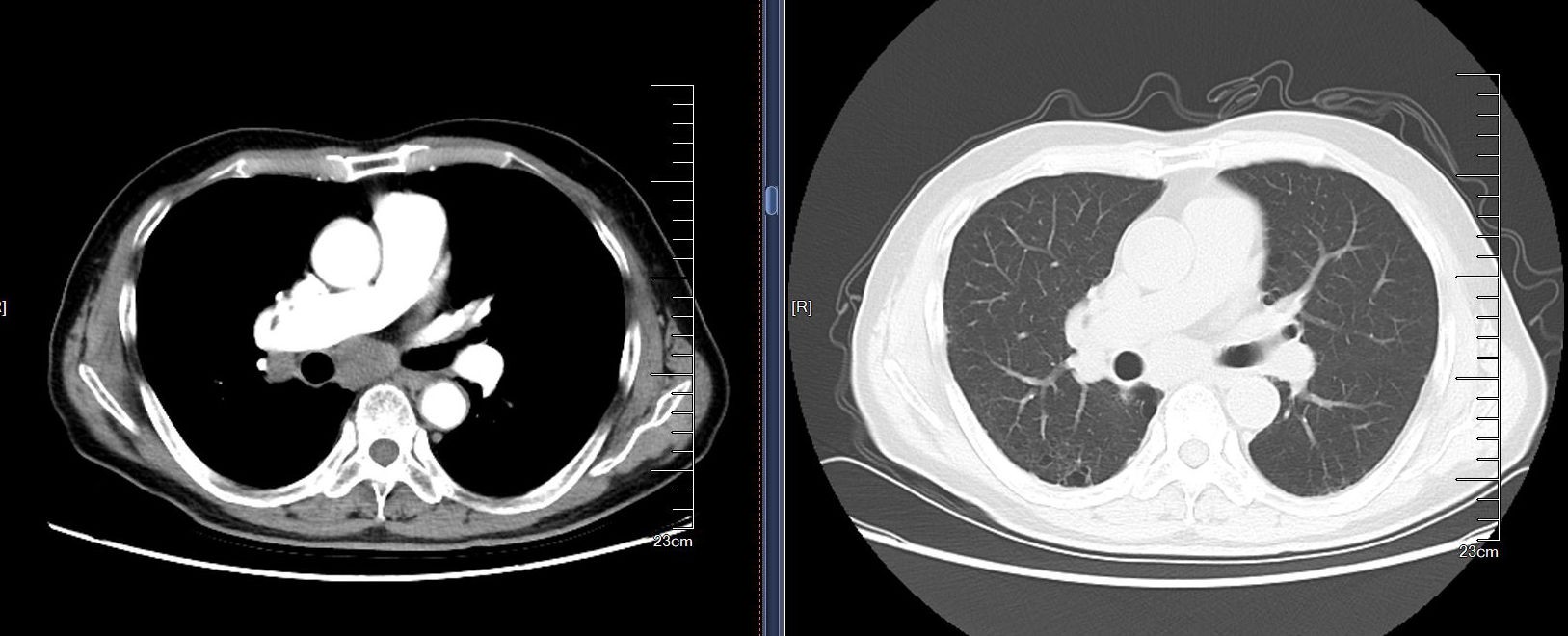
图1:患者胸部CT提示纵隔淋巴结多发异常肿大

图2:进行EBUS-TBMC
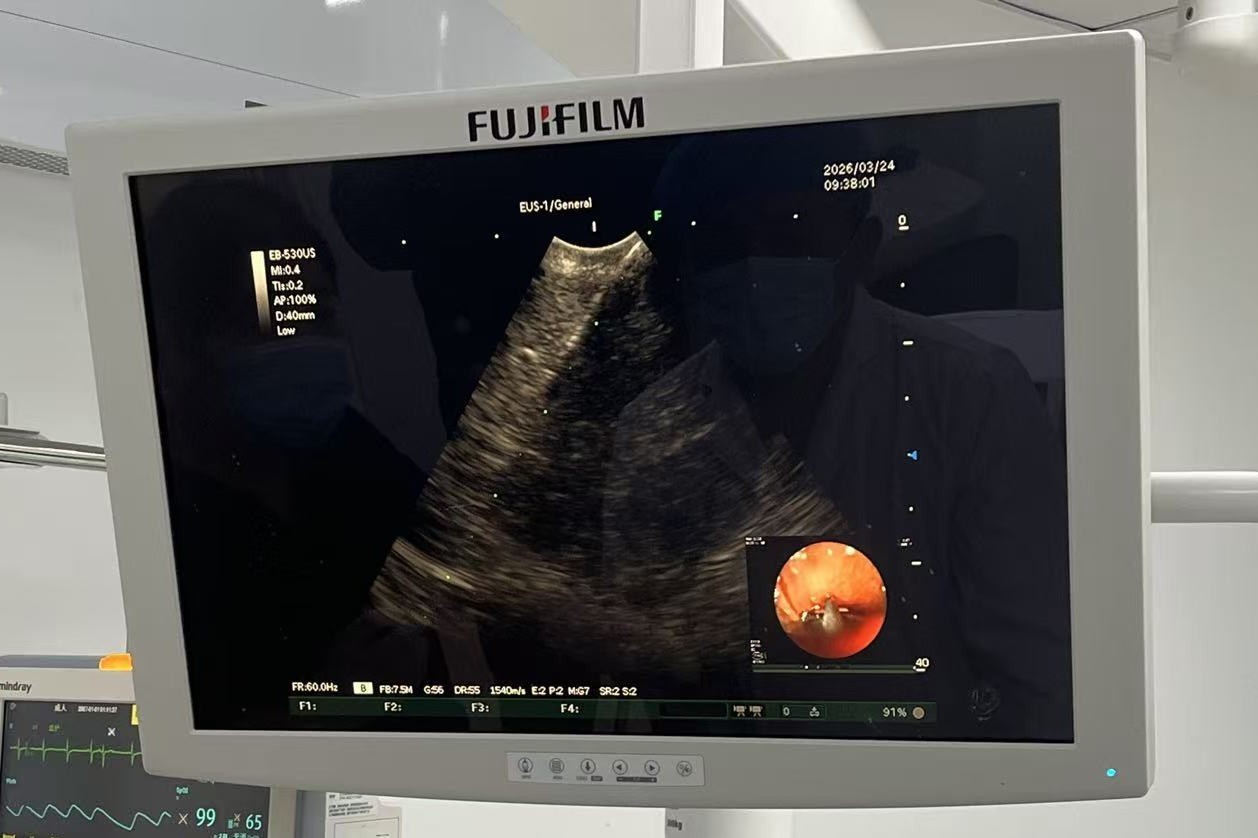
图3:冷冻活检探头在超声内镜引导下进入肿大的纵隔淋巴结内部

图4:冷冻活检取出的淋巴结组织块,呈灰黑色,饱满且完整,约5*4*3mm
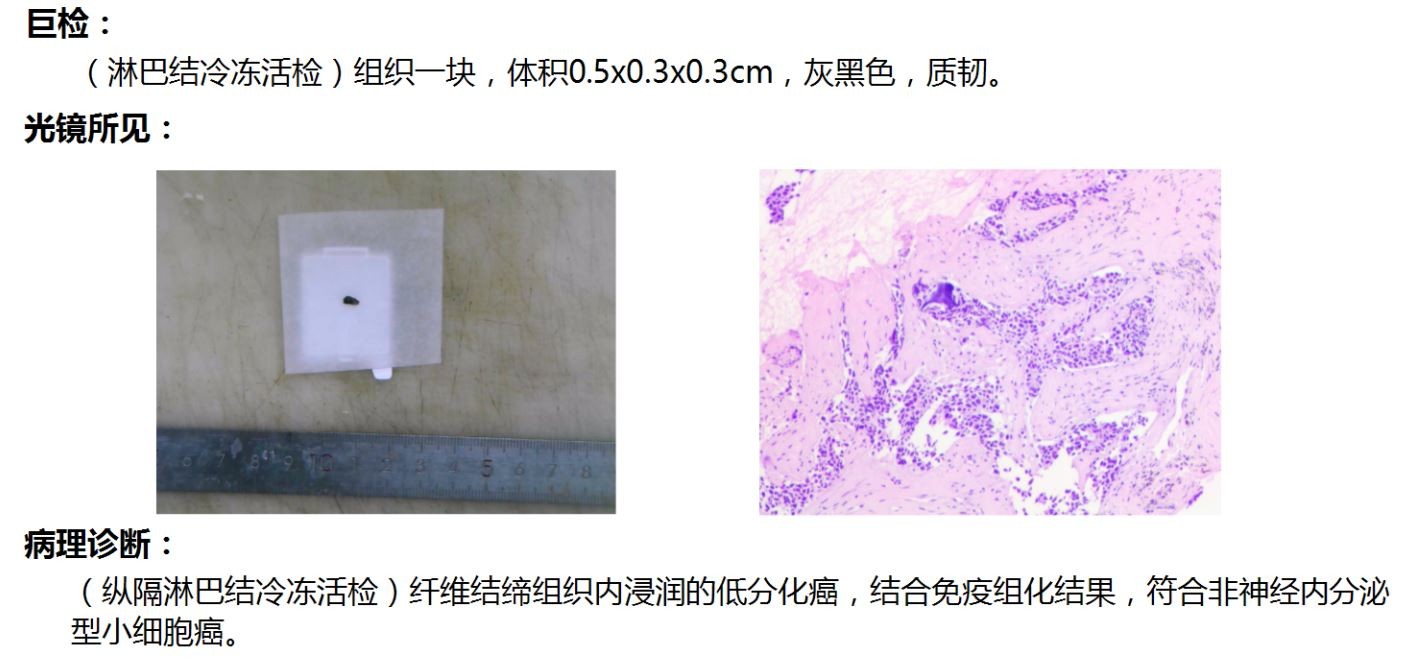
图5:病理诊断报告
精准医疗,诊断先行:纵隔淋巴结活检的临床痛点
在呼吸系统疾病的诊疗中,尤其是面对肺癌患者时,纵隔淋巴结的性质判定是决定治疗方案和预后评估的关键一环。传统的经支气管镜针吸活检术(EBUS-TBNA)作为国际公认的纵隔淋巴结分期“金标准”,具有微创、实时可视化的优点,但也面临着一些“尴尬”的困境。EBUS-TBNA依赖21G或22G的穿刺针,获取的标本多为细胞学或微小的组织条。在遇到淋巴瘤、肉芽肿性疾病(如结节病、结核)或纤维化严重的肿瘤时,EBUS-TBNA常因标本量过少或挤压破碎而出现“假阴性”结果,导致患者不得不接受二次检查,甚至需要纵隔镜手术。再有,现代肿瘤治疗已进入精准医疗时代,二代测序(NGS)等基因检测技术对标本的质与量提出了更高要求——不仅需要足够提取DNA/RNA的细胞数量,更依赖高质量、无坏死污染的完整组织以保证检测结果的可靠性。需充足的组织量才可一次性满足病理诊断、免疫组化及基因检测需求。
技术革新:从“针吸”到“冷冻”的跨越
EBUS-TBMC是在常规EBUS超声支气管镜引导下,将一根直径仅0.8mm或1.2mm的冷冻探头,经气管镜工作通道精准送达目标淋巴结。其核心原理在于“冷粘”而非“切割”:利用高压二氧化碳或笑气在探头尖端瞬间形成-80℃以下的极低温度,在极短时间内(通常3-12秒)将探头与周围组织粘合在一起,随后将探头连同冻结的组织整体拽出,最大程度保留了探头周围的组织结构的“初始原貌”。
对比EBUS-TBNA:三大核心优势彰显“硬核”实力
相较于EBUS-TBNA,EBUS-TBMC实现了诊断效能的跨越式提升,主要体现在以下三个方面:
1. 标本量“大”,病理诊断更精准。EBUS-TBNA的标本以细胞团为主,而TBMC可获得直径3-5mm的组织块,体积增大5-10倍,且组织结构完整、无挤压伪影。在淋巴瘤分型、肉芽肿性等依赖“结构”决定“真相”的疾病诊断中,具有绝对的优势。充足的组织量可一次性满足病理诊断、免疫组化及基因检测(NGS)需求,避免肺癌患者因标本不足而二次活检。
2. 诊断率“高”,攻克疑难诊断瓶颈。EBUS-TBNA阴性但临床高度怀疑恶性的病例,常因针吸“盲区”或取材于坏死组织所致。冷冻活检通过超声精准定位,利用冷冻探头粘附力获取淋巴结深部活性区域。国内外数据显示,EBUS-TBMC对纵隔淋巴结肿大的诊断准确率可达95%以上,在淋巴瘤(诊断率提升30%-40%)和良性肉芽肿性疾病中优势更加明显。
3. 安全可控,并发症风险不增反降。虽然直观上看“拽取”组织似乎比“针吸”风险更高,但实际操作中,由于冷冻探头口径更细,且操作过程中不依赖反复的“穿刺切割”,反而减少了血管损伤的风险。冷冻本身具有局部止血效应,对于微血管出血有即时封闭作用。
展望未来:全力打造区域呼吸介入诊疗高地
EBUS-TBMC的成功开展,不仅为纵隔淋巴结肿大患者提供了更可靠的诊断方案,更从根本上解决了“标本不足导致诊断失败”的临床难题。这意味着:淋巴瘤患者可获得明确亚型分型,避免开胸活检创伤;肺癌患者可一次性完成病理诊断与基因检测,无缝衔接后续治疗; 疑难病例可获得充足的组织标本,为病理科提供最优质的诊断材料。
EBUS-TBMC等一系列诊疗新技术的开展,彰显了呼吸与危重症医学科“经自然腔道、直达病灶、微创精准”的学科优势——无需开胸、无需经皮穿刺,仅借助人体自然气道即可完成纵隔深部病变的高质量取材,以最小的创伤代价换取最可靠的诊断依据。在肺癌精准治疗与疑难纵隔疾病诊疗的背景下,呼吸介入正从“辅助手段”走向“核心平台”,为患者提供从诊断到治疗的全链条微创解决方案,为更多疑难肺部疾病患者提供更微创、更精准、更高效的诊疗服务。


